Quel est l’intérêt de la cholangioscopie ou la pancréatoscopie ?
La cholangioscopie, ou la pancréatoscopie, sont indiquées dans le bilan des sténoses indéterminées de la voie biliaire principale et pour le traitement des calculs biliaires et pancréatiques complexes.
Pour le diagnostic.
La tumeur des voies biliaires ( cholangiocarcinome) est une tumeur rare, elle représente 2 % des tumeurs ; le pronostic est mauvais (5% de survie à 5 ans pour les patients non opérés).
Ces tumeurs peuvent être intra-hépatiques (40%) ou extra-hépatiques (60%).
Les cholangiocarcinomes extra-hépatiques se développent en entrainant une sténose de la voie biliaire principale, sans syndrome de masse.
Il est difficile d’avoir une histologie, environ 40 % des patients sont traités sans preuve histologique. Le diagnostic différentiel est la sténose inflammatoire des voies biliaires qui correspond, selon les études publiées, à 5-15 % des cas.
En effet la rentabilité diagnostique de la cholangiographie rétrograde par voie endoscopique (CPRE) est insuffisante (20-40 %), car les prélèvements sont réalisés sous contrôle radiologique à « l’aveugle ».
Il n’y a pas de vision directe de la sténose. Un certain nombre de patients ont une chirurgie, voire une chimiothérapie ou une radiothérapie inutile.
Pour le traitement
Pour le traitement des maladies biliaires et pancréatiques, la cholangio-pancréatoscopie permet de visualiser les calculs biliaires et pancréatiques et de mettre au contact une sonde de lithotritie (laser ou électrohydraulique) permettant de les fragmenter.
Ensuite, avec les techniques usuelles d’endoscopie, les calculs sont extraits. Toutes les informations sont dans le paragraphe lithotritie intra-corporelle.

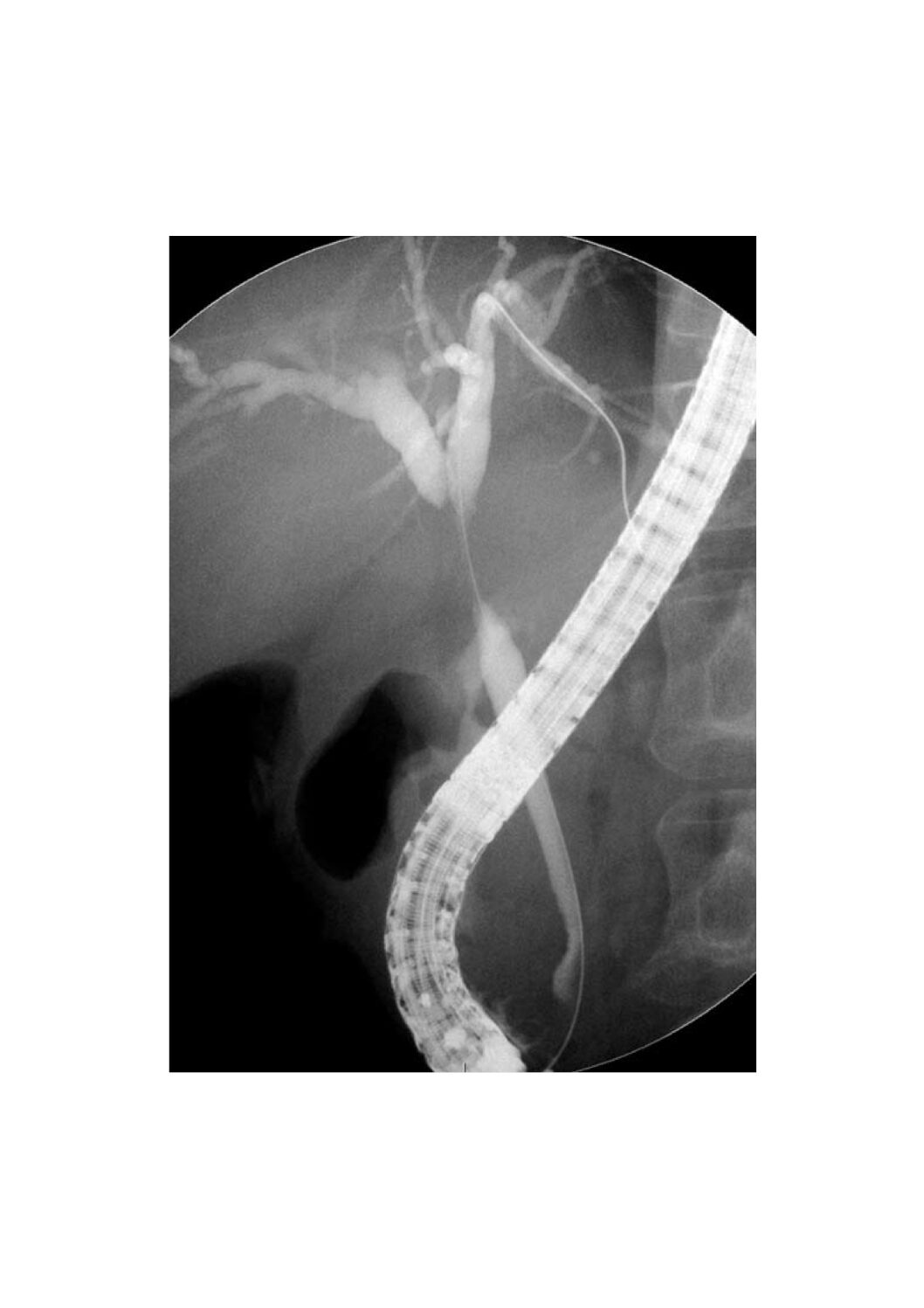
Quel est le principe de la cholangio-pancréatoscopie ?
Un mini endoscope est introduit dans le canal opérateur de l’endoscope utilisé pour la CPRE ; ce mini endoscope est ensuite introduit dans les voies biliaires extra-hépatique et intra-hépatiques, ou dans le canal de Wirsung, pour visualiser directement les pathologies des canaux biliaires et du pancréas.
En 2007, un mini-endoscope optique à usage unique, ne nécessitant qu’un seul opérateur, a été mis au point.
Le diamètre de ce cholangioscope est de 3,3 mm ; son ergonomie était correcte, permettant la cholangioscopie, mais la visibilité était mauvaise.
En 2014, un cholangioscopie digital (caméra LCD) a été mis au point, améliorant considérablement la qualité des images. L’éclairage se fait par 2 LED, il est plus puissant et plus profond ; de plus, le câblage a été amélioré, rendant ce cholangioscope digital encore plus maniable.
Quelle est l’efficacité de la cholangio-pancréatoscopie ?
Pour le diagnostic des maladies biliaires et pancréatiques :
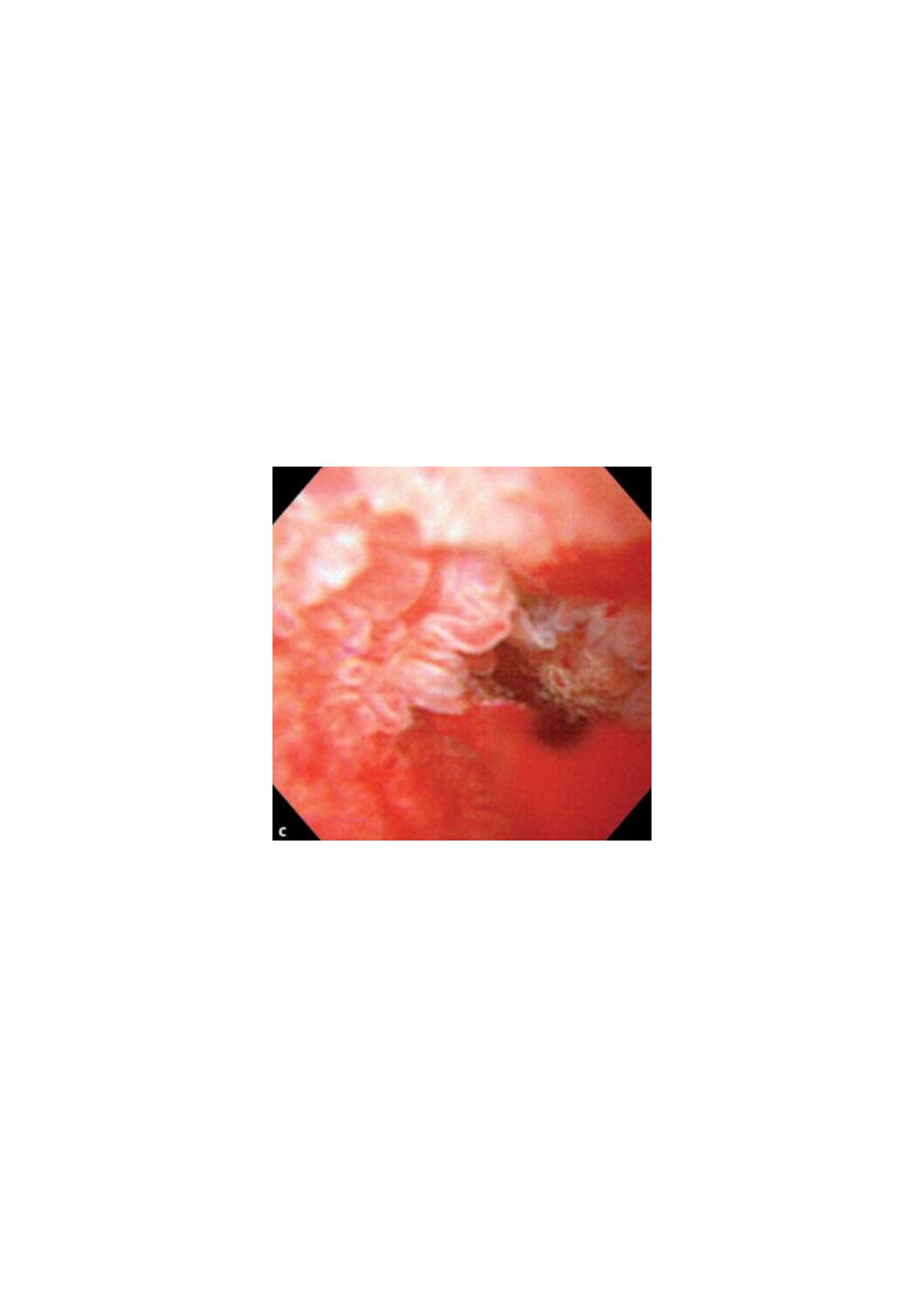
Lorsque le scanner, l’IRM, l’écho-endoscopie et la CPRE ne permettent pas de différencier une inflammation d’un cancer du cholédoque, la cholangioscopie permet, dans plus de 90% des cas, de faire le bon diagnostic.
Les résultats des études récentes montrent une sensibilité de 88-96% et une spécificité de 92-96% pour confirmer un cancer du cholédoque ou des voies biliaires extra-hépatiques.
Cela a pour conséquence d’éviter 10 à 15% de chirurgies inutiles.
Pour le traitement des maladies biliaires et pancréatiques :
Lorsque les techniques endoscopiques habituelles permettant de retirer les calculs biliaires sont en échec, la cholangioscopie, avec fragmentation des calculs, permet de fragmenter et de retirer les calculs dans plus de 90% des cas.
Evitant ainsi au patient une chirurgie pouvant être plus morbide.
 Pour le traitement des maladies biliaires et pancréatiques
Lorsque que les techniques endoscopiques habituelles permettant de retirer les calculs biliaires sont en échec, la cholangioscopie avec fragmentation des calculs permet de fragmenter et de retirer les calculs dans plus de 90% des cas. Evitant ainsi au patient une chirurgie pouvant être plus morbide.
Pour le traitement des maladies biliaires et pancréatiques
Lorsque que les techniques endoscopiques habituelles permettant de retirer les calculs biliaires sont en échec, la cholangioscopie avec fragmentation des calculs permet de fragmenter et de retirer les calculs dans plus de 90% des cas. Evitant ainsi au patient une chirurgie pouvant être plus morbide.
Comment se déroule une cholangio-pancréatoscopie ?
La cholangio-pancréatoscopie est réalisée lors d’une CPRE, l’installation est identique ainsi que l’équipement.
On rajoute à la CPRE l’introduction d’un mini endoscope dans les voies biliaires et/ou le canal de Wirsung.
Avant la cholangio-pancréatoscopie
Le patient doit être à jeun, au moins 6 heures pour les aliments solides et 2 heures pour les aliments liquides avant l’examen ; il est transféré dans la salle de bloc d’endoscopie à pied ou en brancard.
Le patient est installé sur un brancard spécifique pour réaliser des radiographies durant l’intervention
A nouveau des questions sur l’identitovigilance sont posées au patient par l’infirmière d’endoscopie (nom, prénom, date de naissance).
L’anesthésiste, ou l’infirmière d’anesthésie, prépare l’anesthésie :
- Pose une voie veineuse périphérique
- Monitoring (surveillance) cardio respiratoire : saturomètre au doigt, électrodes d’ECG sur la poitrine et tensiomètre au bras.
- L’anesthésiste injecte le produit anesthésiant (propofol et autres) et le patient s’endort en 30 secondes.
- L’intubation orotrachéale est nécessaire le plus souvent.
- Mise en place d’un cale dent par le gastroentérologue ou par l’anesthésiste
Une fois le patient endormi, un suppositoire d’anti-inflammatoire est introduit.
Ce traitement est recommandé par les différentes sociétés savantes et permet de diminuer le risque de réaction pancréatique dans les suites du geste.
Pendant la cholangio-pancréatoscopie
Une fois endormi, l’examen peut débuter et le duodénoscope est introduit dans la bouche du patient.
La durée d’un examen peut varier selon l’indication, généralement entre 30 min et 1h.
Durant l’examen, l’injection de CO2 avec l’endoscope permet de déplisser les parois de l’estomac, afin de voir la muqueuse de l’œsophage, de l’estomac et du duodénum, permettant un contrôle visuel sur la progression de l’endoscope et le placement en regard de l’ampoule de Vater, afin de permettre l’introduction du cholangioscope et l’injection de produit de contraste.
A l’arrêt de l’injection du produit anesthésiant, le patient se réveille en quelques secondes.
Après la cholangio-pancréatoscopie
Le patient est transféré en salle de réveil et dès que son état de vigilance est revenu à la normale (30 mn), il est transféré dans sa chambre.
Selon le geste réalisé, le patient est laissé à jeun ou alors une collation légère est servie en général 2-3 heures après l’examen.
Entre chaque patient, et suivant la réglementation en vigueur, l’endoscope est désinfecté et l’ensemble des accessoires utilisés (sonde de radiofréquence, cathéter, fil guide) est jeté (matériel à usage unique).
Ces procédures font référence pour prévenir d’éventuelles transmissions d’infections.
Quelles sont les complications de la cholangio-pancréatoscopie ?
Les complications de la cholangio-pancréatoscopie sont difficiles à distinguer de la CPRE.
Les études récentes montrent qu’ il s’agit d’une technique sure, les risques de complications liés à cette technique sont faibles et n’augmentent pas, ou peu, celles de la CPRE.

