la coloscopie : une technique peu invasive diagnostique et maintenant thérapeutique
Une endoscopie digestive basse, ou coloscopie, est l’examen d’imagerie de référence pour explorer les parois internes du rectum et du colon. Un coloscope est un tube flexible muni d’une caméra et d’un canal opérateur permettant d’introduire des instruments (pince à biopsie, couteau de dissection, pince d’hémostase, sonde Argon). La coloscopie est une intervention réalisée sous anesthésie générale, elle permet de faire le diagnostic de polypes et de tumeurs du rectum et du colon. Par exemple, elle est indispensable pour confirmer une maladie de Crohn ou une rectocolite hémorragique.
La coloscopie, habituellement indiquée pour explorer les parois du tube digestif bas, est devenue, en quelques années, une nouvelle voie pour le traitement des tumeurs précancéreuses et cancéreuses superficielles colo-rectales.
.
Pourquoi et quand faire une coloscopie (recommandations SFED/ESGE)
La coloscopie est indiquée dans 3 situations :
- Préventive, pour la prévention du cancer colorectal,
- Diagnostique, en cas de symptômes digestifs,
- Thérapeutique, pour retirer des cancers du rectum et du colon.
Une coloscopie thérapeutique est indiquée pour traiter :
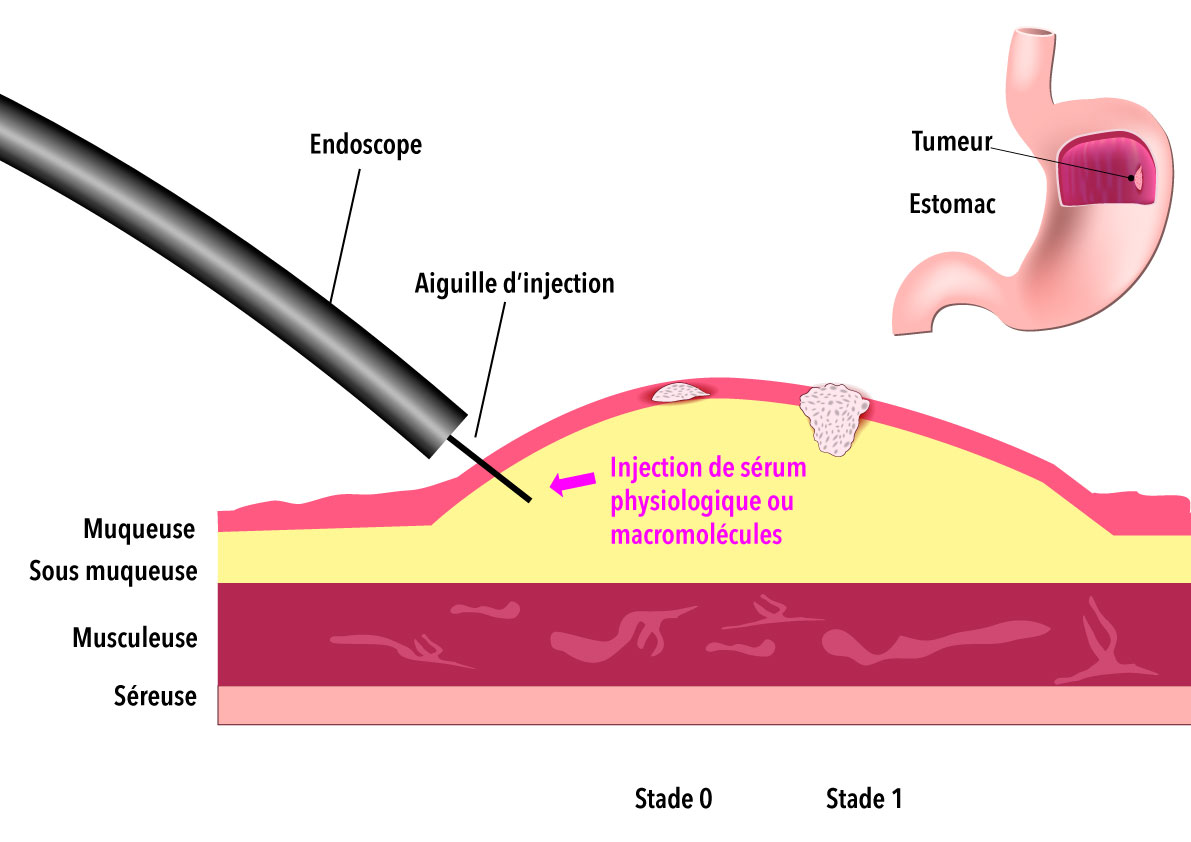
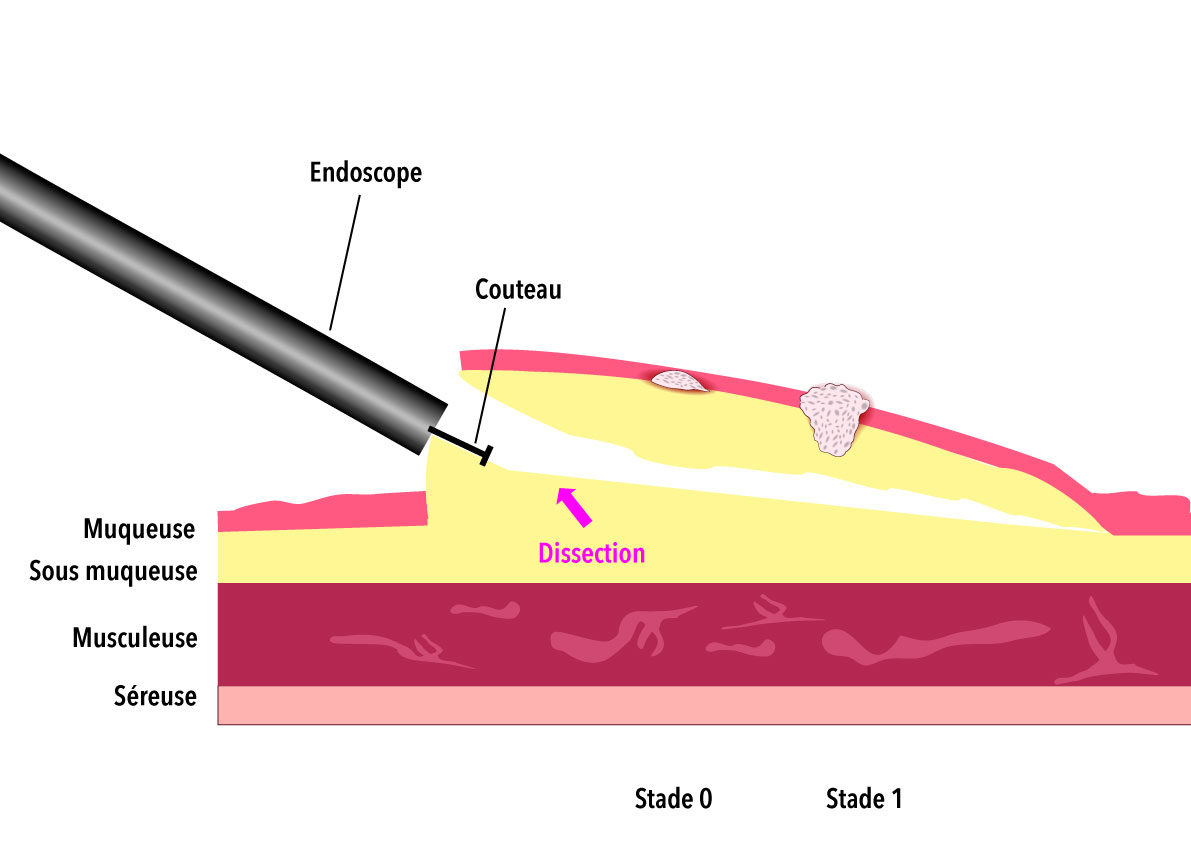
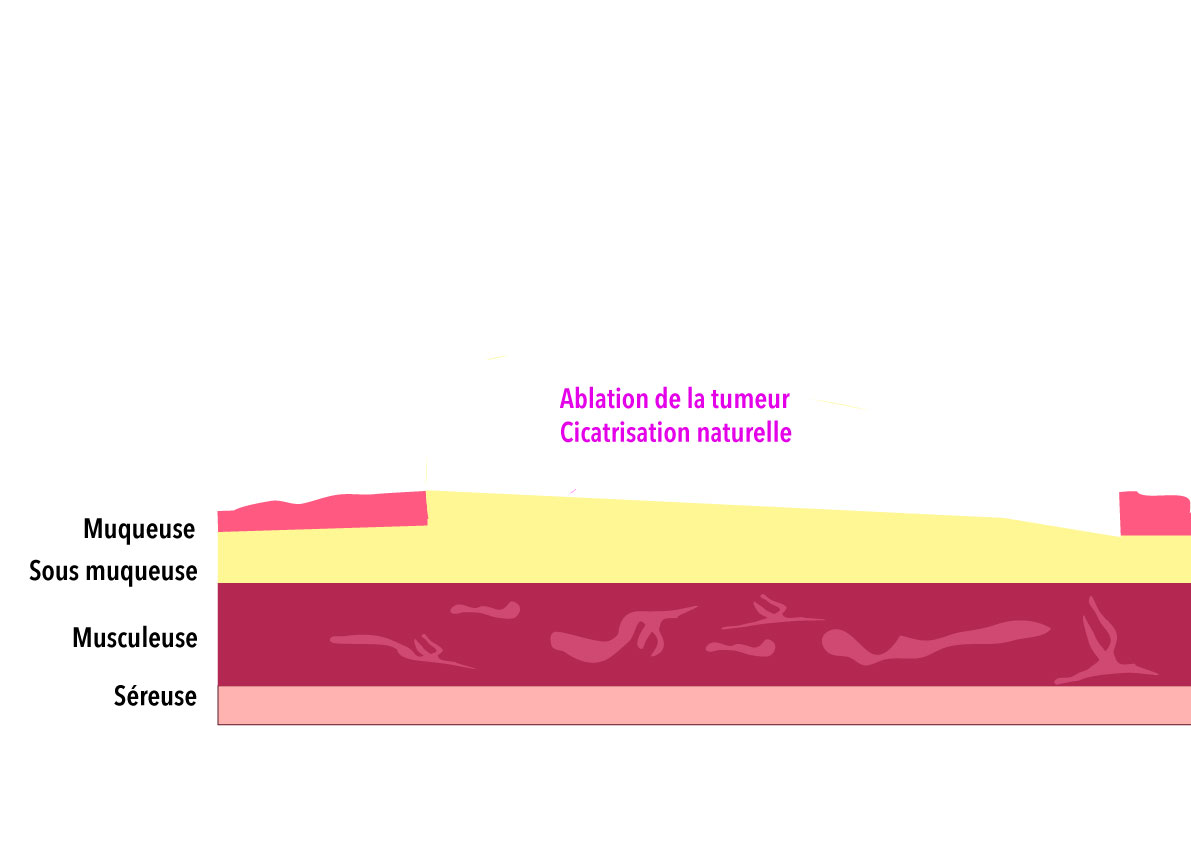
– les volumineux polypes par dissection sous muqueuse ou mucosectomie,
– les tumeurs adénomateuses à extension latérales ( LST-G et LST-NG) par dissection sous muqueuse,
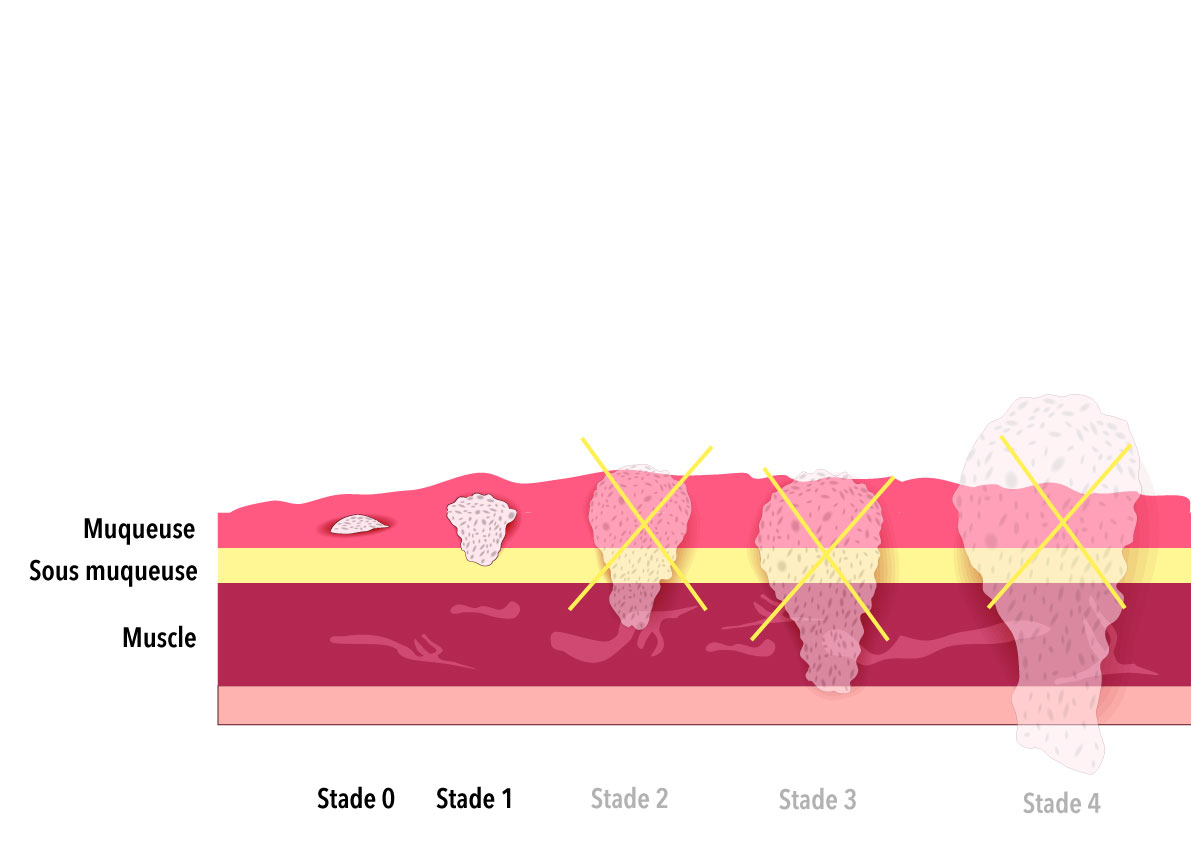
– les cancers superficiels ( CIS, intra-muqueux, et sous muqueux/SM1) par dissection sous muqueuse.
La coloscopie préventive est indiquée pour détecter et traiter les polypes adénomateux du colon et du rectum.
Le cancer (adénocarcinome) recto-colique se développe le plus souvent à partir d’un polype adénomateux (tumeur de petite dimension faisant saillie dans la lumière intestinale). La détection et l’exérèse des adénomes permettent de réduire le risque de cancer colorectal et la mortalité due à ce cancer. La coloscopie est l’examen de référence dans la prévention de se cancer, elle doit être réalisée selon les recommandations publiées par la société Française d’endoscopie digestive (SFED.org)
La coloscopie diagnostique est indiquée en présence de symptômes digestifs isolés (douleurs abdominales et/ou diarrhée et/ou constipation), en cas de survenue des symptômes, après 50 ans ou avant 50 ans, en l’absence de réponse à un traitement symptomatique.
- En présence de rectorragies chroniques ou aigües abondantes :
- En cas d’endocardite à Streptococcus bovis ou du groupe D,
- Avant ou après une transplantation d’organe chez un patient asymptomatique,
- En cas de diverticulose colique symptomatique.
- En présence de symptômes digestifs isolés (douleurs abdominales et/ou diarrhée et/ou constipation), en cas de survenue des symptômes, après 50 ans ou avant 50 ans, en l’absence de réponse à un traitement symptomatique.
Comment se déroule une coloscopie ?
La coloscopie est réalisée sous anesthésie générale superficielle, les patients ne ressentent rien durant l’intervention. Cet examen nécessite une consultation pré-anesthésique. Les traitements anticoagulants et antiagrégants doivent être arrêtés, conformément aux recommandations de l’anesthésiste ou du cardiologue. Il est nécessaire de ne pas fumer (la cigarette augmente la sécrétion gastrique ce qui peut compliquer l’anesthésie).
Le patient doit être à jeun, au moins 6 heures avant pour les aliments solides et 2 heures avant pour les aliments liquides, avant la coloscopie.
Pour réaliser une coloscopie, une préparation des intestins est indispensable.
Avant l’hospitalisation :
La préparation colique consiste à faire un régime sans résidus 48 H avant, puis à prendre une purge pour vider les intestins.
- Lorsque que la coloscopie est programmée le matin, la purge débute la veille au soir à 19H avec la prise dans un verre d’un sachet de purge (Picoprep/citrafleet), puis le patient doit boire en 2 heures 2 litres de boissons claires (eau, thé, tisane, café, bouillon de légumes, jus de fruit sans pulpe, pas de lait).
Le lendemain matin, à 5H, le jour de la coloscopie, le patient doit boire le 2e sachet de purge dans un verre.
Il doit ensuite boire 1 litre de boisson claire et terminer à 6H. - Lorsque que la coloscopie est programmée l’après midi, la purge débute le jour de le coloscopie à 6H du matin avec la prise dans un verre, d’un sachet de purge (Picoprep/Citrafleet). Puis le patient doit boire en 2 heures (de 6H à 8H) 2 litres de boissons claires (eau, thé, tisane, café, bouillon de légumes, jus de fruit sans pulpe, pas de lait).
A 10H, le patient doit boire le 2e sachet de purge, puis 1 litre de boisson claire (de 10H à 11H).
Remarque : pour les patients de plus de 75 ans, 3 litres de PEG doivent être pris avant la coloscopie.
Il est nécessaire de ne pas fumer (la cigarette augmente la sécrétion gastrique ce qui peut compliquer l’anesthésie).
![]()
![]()
Pendant hospitalisation de jour
Avant la coloscopie :
A son arrivée à l’hôpital de jour, on vérifie l’identité du patient et son inscription au bloc d’endoscopie. Il se change pour se mettre en blouse et attend dans une chambre/box avant de passer au bloc. Puis on transfère le patient dans la salle de bloc d’endoscopie à pied ou en brancard. A nouveau des questions sur l’identité sont posées au patient par l’infirmière d’endoscopie. L’anesthésiste, ou l’infirmière anesthésiste, prépare ensuite l’anesthésie :
- Pose d’une voie veineuse périphérique dans le bras (un peu comme une prise de sang),
- Monitoring (surveillance) cardio respiratoire : saturomètre au doigt, ECG sur la poitrine et tensiomètre au bras,
- Oxygénothérapie aux lunettes (le patient est en ventilation spontanée, il respire avec ses propres poumons),
- Puis le patient se tourne sur le côté gauche (en décubitus latéral gauche)
- L’anesthésiste injecte le produit anesthésiant (propofol) et le patient s’endort en 30 secondes.
Pendant la coloscopie :
Une fois le patient endormi, l’examen peut débuter. Le coloscope est introduit dans le rectum et le colon, en passant par l’anus. L’injection d’air ou de CO2, avec l’endoscope, permet de déplisser les parois, afin de voir précisément toute la superficie de la muqueuse du rectum et du colon.
A l’arrêt de l’injection du produit anesthésiant, le patient se réveille en quelques secondes.
Après la coloscopie :
Le patient est transféré en salle de réveil. Dès que l’état de vigilance est revenu à la normale (30 mn), le patient est transféré dans sa chambre. Une collation est servie en général 1 heure après la gastroscopie ; une fois celle-ci terminée, le patient s’habille et rejoint une salle d’attente, puis le médecin lui donne les résultats.
Malgré des consignes bien suivies, la préparation peut parfois s’avérer insuffisante et faire renoncer à la poursuite de l’examen ; celui-ci pourra alors être reprogrammé.
Après l’hospitalisation :
La coloscopie est réalisée en ambulatoire, c’est à dire que le patient sort le jour même. Il rentre à la maison le soir et peut manger, le plus souvent, normalement.
Du fait de l’anesthésie, il ne peut conduire et doit être accompagné. Lorsqu’un geste thérapeutique a été réalisé, un saignement digestif retardé peut survenir 10 jours après l’intervention
![]()
![]()

Pendant hospitalisation de jour
Avant la coloscopie :
A son arrivée à l’hôpital de jour, on vérifie l’identité du patient et l’inscription au bloc d’endoscopie.
Il se change pour se mettre en blouse et attends dans une chambre/box avant de passer au bloc.
Puis on transfère le patient dans la salle de bloc d’endoscopie à pieds ou en brancard.
A nouveau des questions sur l’identitovigilance sont posées au patient par l’infirmière d’endoscopie. L’anesthésiste ou l’infirmière anesthésiste prépare ensuite l’anesthésie :
- Pose d’une voie veineuse périphérique dans le bras (un peu comme une prise de sang),
- Monitoring (surveillance) cardio respiratoire : saturomètre au doigt, ECG sur la poitrine et tensiomètre au bras,
- Oxygénothérapie aux lunettes (le patient est en ventilation spontanée, il respire avec ses propres poumons),
- Puis le patient se tourne sur le côté gauche (en décubitus latéral gauche)
- L’anesthésiste injecte le produit anesthésiant (propofol) et le patient s’endort en 30 secondes.
Pendant la coloscopie
Une fois le patient endormi, l’examen peut débuter.
Le coloscope est introduit dans le rectum et le colon, en passant par l’anus du patient. L’injection d’air ou de CO2, avec l’endoscope, permet de déplisser les parois du rectum et du colon, afin de voir précisément toute la superficie de la muqueuse du rectum et du colon.
A l’arrêt de l’injection du produit anesthésiant le patient se réveille en quelques secondes.
Apres la coloscopie :
Le patient est transféré en salle de réveil, et se réveille rapidement.
Dès que l’état de vigilance est revenu à la normale (30 mn), le patient est transféré dans sa chambre. Une collation est servie en général 1 heure après la gastroscopie ; une fois celle-ci terminée, le patient s’habille et rejoint une salle d’attente, puis le médecin lui donne les résultats.
Malgré des consignes bien suivies, la préparation peut parfois s'avérer insuffisante et faire renoncer à la poursuite de l'examen ; celui-ci pourra alors être reprogrammé.
Même si l’examen est complet, de petites lésions peuvent parfois être méconnues, en particulier si la préparation n’est pas parfaite.
L’exérèse de polypes n’empêche pas une éventuelle récidive ; de nouvelles coloscopies de surveillance pourront donc s'avérer nécessaires.
Apres l’hospitalisation
La coloscopie est réalisée en ambulatoire, c’est à dire que le patient sort le jour même. Il rentre à la maison le soir et peut manger le plus souvent normalement. Du fait de l’anesthésie, il ne peut conduire et doit être accompagné.
Lorsqu’un geste thérapeutique a été réalisé, un saignement digestif retardé peut survenir 10 jours après l’intervention
![]()
![]()
![]()
Comment surveiller un patient après résection de polype recto-colique (recommandations ESGE/SFED) ?
Apres résection d’un polype adénomateux le risque de survenue d’un autre polype, ou d’un cancer colorectal, est significatif et justifie une surveillance adaptée.
– Pour les patients présentant des polypes à haut risque de cancer colorectal (nombre > 4 ou taille > 1 cm ou polype adénomateux avec dysplasie haut grade ou polype festonné > 10 mm ou avec dysplasie), une coloscopie de contrôle à 3 ans est indiquée.
– Pour les patients présentant des polypes à faible risque de cancer colorectal (moins de 5 polypes, dont la taille est <10 mm, sans composante villeuse ni de DHG lors de l’analyse histologique et non festonné), une coloscopie de contrôle entre 5 ans à 10 ans est indiquée, en fonction des recommandations.
– Pour les patients n’ayant aucun polype ou des polypes ne nécessitant pas de surveillance lors de la première coloscopie de dépistage, une coloscopie de contrôle entre 5 et 10 ans est indiquée,
– Pour les patients présentant un polype de plus de 20 mm retiré en plusieurs fragments, une coloscopie de contrôle à 6 mois est indiquée. En l’absence de résidu tumoral, une coloscopie 1 an après est recommandée.
En conclusion, l’endoscopie digestive basse, ou coloscopie, est un examen indispensable pour explorer le rectum et le colon.
Grâce aux évolutions technologiques (notamment la haute définition et les colorations virtuelles), les tumeurs précancéreuses et cancéreuses sont diagnostiquées précocement, un traitement par mucosectomie, ou dissection sous muqueuse, est le plus souvent possible.
On évite ainsi au patient un traitement chirurgical plus morbide.

